Unsere Versprechen
Apothekenqualität
30 Geld-Zurück-Garantie
Höchste Produktqualität
Sichere Bezahlung
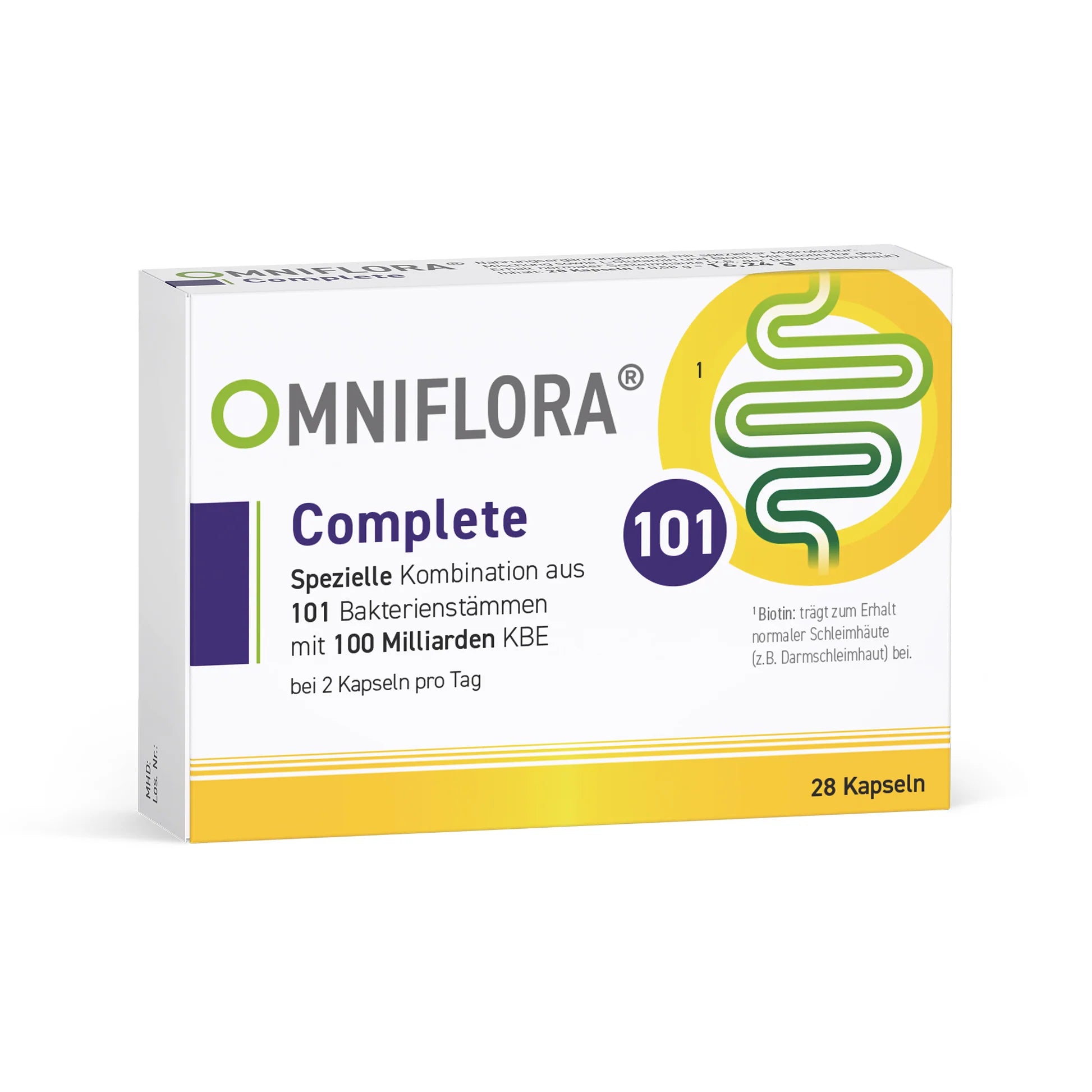
Omniflora® – Mikrobiomkompetenz aus pharmazeutischer Forschung
Omniflora® steht für pharmazeutische Mikrobiomkompetenz auf höchstem Niveau. Seit über 30 Jahren entwickeln wir Produkte für die gezielte Unterstützung der Darmgesundheit – begonnen mit dem Arzneimittel Omniflora® N, das bis heute aus keiner Apotheke mehr wegzudenken ist. Unsere Formulierungen entstehen in enger Zusammenarbeit mit Apotheker:innen und Mikrobiom-Forscher:innen und basieren auf neuesten wissenschaftlichen Erkenntnissen. Ob Arzneimittel oder moderne Nahrungsergänzung: Alle unsere Produkte sind hochpräzise konzipiert, mikrobiologisch geprüft und nach höchsten deutschen Standards hergestellt. Omniflora® vereint Erfahrung, Evidenz und Innovation – für eine Darmgesundheit, die Substanz hat und Vertrauen verdient.
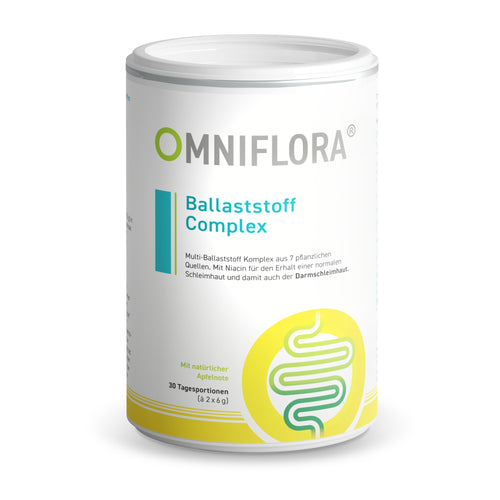
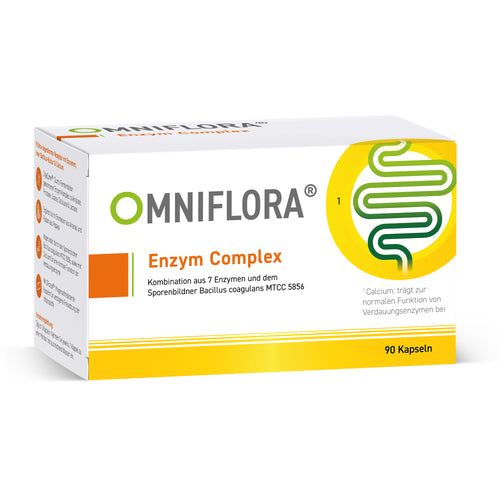
Entdecken Sie die Produktwelt von Omniflora®
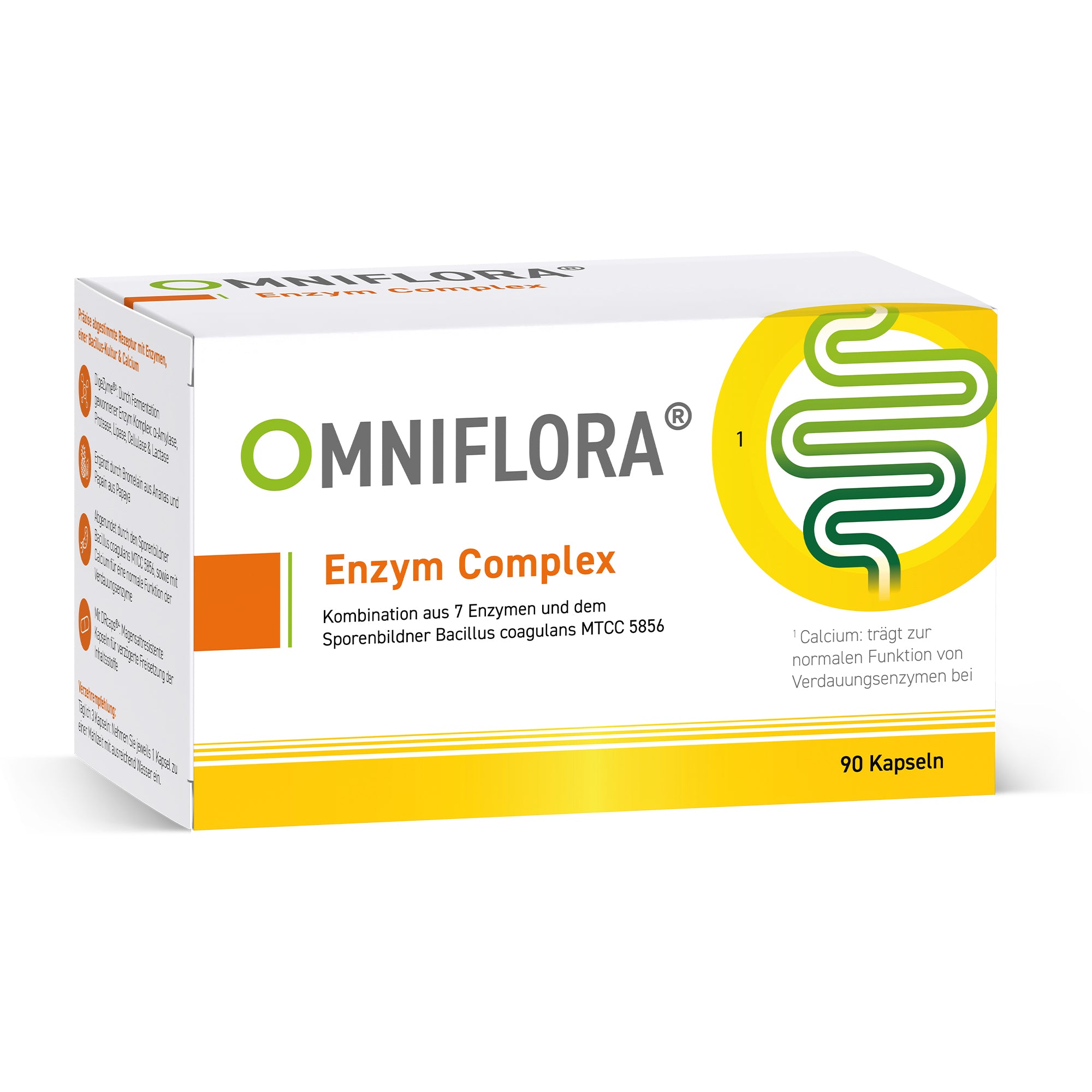
Omniflora® steht für hochwertige Mikrobiom-Produkte mit ausgewählten Bakterienkulturen, Enzymen und pflanzlichen Ballaststoffen. Unser Sortiment wurde entwickelt, um moderne Ernährung gezielt zu ergänzen – wissenschaftlich fundiert, präzise kombiniert und ideal für den Alltag.

Unser Expertenteam

Dr. Hari Sven Krishnan
Promovierter Apotheker mit über 25 Jahren Erfahrung in der Produktentwicklung. Gründer der Marke Omniflora®, spezialisiert auf die Verbindung pharmazeutischer Qualität mit moderner Mikrobiomforschung für innovative Gesundheitslösungen.

Dr. med. Wolfgang Grebe
Facharzt für Innere Medizin mit Schwerpunkt auf Gastroenterologie und Phytotherapie. Seit über 40 Jahren in eigener Praxis tätig, verbindet er klinische Erfahrung mit naturbasierten Therapiekonzepten und ist international gefragter Referent.
Bestellen Sie jetzt die All-in-Reset Kur von Omniflora®
Unsere News Artikel
Leaky Gut – Wenn die Darmbarriere durchlässig wird
Der Begriff „Leaky Gut“, auf Deutsch „durchlässiger Darm“, bezeichnet ein Störungsbild, das in der modernen Medizin zunehmend Beachtung findet. Gemeint ist eine erhöhte Durchlässigkeit der Darmschleimhaut – ein Zustand, der laut aktueller Forschung eine Rolle bei der Entstehung verschiedenster chronischer Erkrankungen spielen könnte. Was genau ist Leaky Gut? Die Darmschleimhaut ist eine hochaktive Schutzbarriere. Sie entscheidet, welche Stoffe aus dem Darmlumen in den Körper aufgenommen werden dürfen – und welche nicht. Diese Funktion übernehmen sogenannte Tight Junctions, die die Zellen des Darmepithels eng miteinander verbinden. Kommt es zu strukturellen oder funktionellen Störungen in dieser Barriere, spricht man von einer „intestinalen Hyperpermeabilität“ – umgangssprachlich: Leaky Gut. In diesem Zustand können Partikel wie Bakterienbestandteile, unverdaute Nahrungsfragmente oder Endotoxine in die Blutbahn gelangen, wo sie Entzündungsreaktionen auslösen können. Wissenschaftliche Einordnung In der Grundlagenforschung gilt die gestörte Darmbarriere längst als Risikofaktor für eine Vielzahl chronischer Erkrankungen – darunter entzündliche Darmerkrankungen (z. B. Morbus Crohn, Colitis ulcerosa), Zöliakie, Reizdarmsyndrom, Autoimmunerkrankungen, Neurodermitis oder auch neurologische Krankheitsbilder wie Depression oder Migräne. In einer Übersichtsarbeit aus Nature Reviews Gastroenterology & Hepatology (2022) wurde der Leaky-Gut-Zustand als „zentraler, aber unterschätzter Pathomechanismus“ bezeichnet. Die intestinale Barriere wird heute als wichtiger systemischer Regulator betrachtet – nicht nur für den Darm, sondern für den gesamten Organismus. Symptome: Unspezifisch, aber spürbar Die Symptome eines Leaky Gut sind oft nicht eindeutig – was die Diagnostik erschwert. Betroffene berichten u. a. von: Blähungen, Nahrungsmittelunverträglichkeiten Völlegefühl, Reizdarmbeschwerden Konzentrationsstörungen, Müdigkeit („Brain Fog“) Hautproblemen (z. B. Ekzemen, Rosazea) Gelenkschmerzen, diffuse Entzündungen Immunsystem-Dysregulation Ursachen und Auslöser Ein Leaky Gut entsteht selten plötzlich, sondern entwickelt sich über Wochen oder Monate – meist im Zusammenspiel mehrerer Faktoren. Als mögliche Auslöser gelten: Dysbalance der Darmflora (Dysbiose) Hochverarbeitete Ernährung (Zucker, industrielle Fette, Zusatzstoffe) Alkohol, Nikotin, Medikamente (z. B. NSAIDs, Antibiotika) Chronischer Stress Unverträglichkeiten (z. B. Gluten, Laktose) Mangel an schützenden Bakterien und Schleimhautnährstoffen Was tun bei Leaky Gut? Der Weg zur Regeneration Auch wenn Leaky Gut keine schulmedizinisch kodierte Diagnose ist, gilt heute als gesichert:Die Darmschleimhaut ist regenerationsfähig – unter der Voraussetzung, dass das Mikrobiom gestärkt, Entzündungsreize reduziert und gezielte Nährstoffe zugeführt werden. Eine Darmsanierung in mehreren Phasen Viele Fachleute empfehlen eine mehrwöchige Darmsanierung, um die Darmbarriere systematisch zu stabilisieren. Diese umfasst typischerweise drei Phasen: Beruhigen & EntlastenZunächst gilt es, entzündungsfördernde Reize zu reduzieren: Zucker, Alkohol, stark verarbeitete Lebensmittel und Stress gehören zu den ersten Stellschrauben. Gleichzeitig wird auf leicht verdauliche, ballaststoffreiche Ernährung umgestellt – ergänzt durch Bitterstoffe, fermentierte Lebensmittel und ggf. L-Glutamin. Aufbauen & SanierenIn dieser Phase wird gezielt auf die Schleimhautregeneration hingearbeitet. Hier kommen z. B. Biotin, Omega-3-Fettsäuren, Zink, Polyphenole und Glutamin ins Spiel – Nährstoffe, die in Studien mit Schleimhautintegrität und immunologischer Regulation in Verbindung gebracht werden. Auch prä- und probiotische Strategien zur Unterstützung des Mikrobioms spielen hier eine Rolle. Stabilisieren & erhaltenNach ca. 6–12 Wochen ist das Ziel, die neu gewonnene Stabilität langfristig zu sichern – durch darmfreundliche Ernährung, gezielte Mikrobiompflege und achtsame Lebensgewohnheiten. Der langfristige Fokus liegt auf Balance, nicht auf Perfektion. Fazit Leaky Gut ist mehr als ein Trendbegriff – es beschreibt ein funktionelles Ungleichgewicht mit systemischer Relevanz. Wer langfristig Gesundheit fördern möchte, tut gut daran, die Darmbarriere ernst zu nehmen: als schützenden Filter, immunologisches Organ – und als Startpunkt für echte Regeneration von innen.
Erfahren Sie mehrChronische Erschöpfung: Wenn der Akku leer bleibt – und was wirklich helfen kann
Jeder kennt Phasen, in denen man müde und ausgelaugt ist – nach einer schlaflosen Nacht, einer stressigen Woche oder einer Infektion. Normalerweise erholt sich der Körper wieder. Doch was passiert, wenn die Erschöpfung bleibt? Wenn selbst ausreichend Schlaf nicht mehr hilft und der Alltag zur Belastung wird? Chronische Erschöpfung ist mehr als Müdigkeit. Sie ist ein Warnsignal des Körpers – und sie betrifft mehr Menschen, als man denkt. Was ist chronische Erschöpfung? Chronische Erschöpfung (auch als Fatigue bezeichnet) beschreibt einen Zustand anhaltender körperlicher und/oder geistiger Erschöpfung, der über Wochen oder Monate bestehen bleibt – ohne erkennbare Erholung durch Ruhe oder Schlaf. Sie tritt häufig im Rahmen anderer Erkrankungen auf (z. B. bei Long COVID, Autoimmunerkrankungen oder Krebs), kann aber auch unabhängig davon bestehen. Typische Symptome: Dauerhafte Müdigkeit, die den Alltag beeinträchtigt Konzentrations- und Gedächtnisprobleme („Brain Fog“) Schlafstörungen trotz bleierner Erschöpfung Körperliche Schwäche oder Muskel- und Gelenkschmerzen Emotionale Labilität oder depressive Verstimmung Nicht-erholsamer Schlaf, selbst nach vielen Stunden im Bett Was viele Betroffene berichten: Es fühlt sich an, als sei die „Batterie“ dauerhaft leer – und egal was man tut, sie lädt sich nicht wieder auf. Mögliche Ursachen – ein komplexes Zusammenspiel Die Ursachen chronischer Erschöpfung sind vielfältig und oft nicht eindeutig zuzuordnen. Meist liegt eine Kombination mehrerer Faktoren vor: Entzündungsprozesse im Körper – auch stille (low-grade) Entzündungen Störungen im Energiestoffwechsel, insbesondere der Mitochondrienfunktion Hormonelle Dysbalancen (z. B. Nebennieren-, Schilddrüsen- oder Cortisol-Dysregulation) Dysbiosen im Darmmikrobiom, die Immun- und Nervenfunktionen beeinflussen Chronischer Stress und eine dauerhaft überlastete Stressachse (HPA-Achse) Infektiöse Auslöser, wie Epstein-Barr-Virus oder SARS-CoV-2 Nährstoffmängel, etwa an Vitamin D, B-Vitaminen, Magnesium oder Eisen Neuere Studien zeigen zudem, dass ein gestörtes Gleichgewicht im autonomen Nervensystem – insbesondere eine reduzierte parasympathische Aktivität – zur Persistenz der Erschöpfung beitragen kann. Was kann helfen? Eine einfache Lösung gibt es nicht – aber es gibt bewährte Ansätze, um den Körper bei der Regeneration zu unterstützen. Entscheidend ist ein ganzheitlicher Blick auf den individuellen Zustand. 1. Nährstoffe gezielt auffüllenViele Betroffene zeigen Mängel an Mikronährstoffen, die für Energieproduktion und Zellregeneration entscheidend sind: Vitamin D, B12, Folsäure Magnesium, Eisen, Zink Coenzym Q10, L-Carnitin, NADH Eine laborgestützte Analyse kann helfen, gezielt zu supplementieren. 2. Mikrobiom in Balance bringenEin gestörtes Darmmikrobiom kann Entzündungen fördern, das Immunsystem schwächen und die Energieproduktion stören. Hier können folgende Maßnahmen sinnvoll sein: Präbiotische Ballaststoffe (z. B. Inulin, resistente Stärke) Probiotika mit immunmodulatorischer Wirkung (z. B. Lactobacillus plantarum, Bifidobacterium longum) Eine darmfreundliche Ernährung (reich an Gemüse, fermentierten Lebensmitteln, arm an Zucker und Zusatzstoffen) 3. Mitochondrien stärkenDie „Kraftwerke“ der Zellen brauchen Unterstützung – etwa durch: Antioxidantien wie Q10, Alpha-Liponsäure oder Glutathion Omega-3-Fettsäuren zur Entzündungsregulation Sanftes Bewegungstraining („Pacing“) zur Förderung der Zellatmung 4. Nervensystem regulierenEin überreiztes Nervensystem braucht gezielte Beruhigung. Bewährt haben sich: Atemübungen und vagusstimulierende Techniken Yoga, Meditation oder achtsame Spaziergänge Schlafhygiene und ein fester Tagesrhythmus Der Weg zur Besserung – individuell, aber machbar Chronische Erschöpfung ist keine Einbildung. Und sie ist auch nicht „einfach nur Stress“. Sie ist Ausdruck einer systemischen Überforderung – oft auf mehreren Ebenen gleichzeitig. Die gute Nachricht: Der Körper kann sich erholen, wenn er die richtigen Impulse bekommt. Das erfordert Geduld – aber auch das Wissen, dass kleine Schritte große Wirkung haben können: ein stabiler Blutzucker, ein gesunder Darm, regelmäßige Entspannung und gezielte Mikronährstoffe können viel bewegen. Fazit Chronische Erschöpfung ist ein ernstzunehmender Zustand – aber auch ein möglicher Wendepunkt. Wer die Signale des Körpers ernst nimmt, Ursachen systematisch analysiert und Regenerationsprozesse gezielt unterstützt, kann Schritt für Schritt zu mehr Energie und Lebensqualität zurückfinden. Dabei helfen keine schnellen Lösungen – sondern ein individueller, integrativer Ansatz. So wird aus Erschöpfung langfristig wieder Kraft.
Erfahren Sie mehrAntibiotika und das Mikrobiom: Warum Probiotika nach einer Antibiotikatherapie sinnvoll sein können
Antibiotika gehören zu den wichtigsten Errungenschaften der modernen Medizin. Sie retten Leben – und sind bei bakteriellen Infektionen oft unverzichtbar. Doch ihr breites Wirkspektrum hat auch eine Kehrseite: Antibiotika greifen nicht nur krankmachende Erreger an, sondern auch die „guten“ Bakterien im Darm.Was das für das Mikrobiom bedeutet – und wie man es gezielt unterstützen kann – wird aktuell intensiv erforscht. Was macht Antibiotika mit dem Mikrobiom? Im Darm leben rund 100 Billionen Mikroorganismen – gemeinsam bilden sie das sogenannte Mikrobiom. Es unterstützt nicht nur die Verdauung, sondern ist eng mit dem Immunsystem, dem Stoffwechsel und sogar der psychischen Gesundheit verknüpft. Antibiotika wirken gegen Bakterien – unterscheiden dabei aber nicht zwischen „gut“ und „schlecht“. Studien zeigen:Bereits eine einzelne Antibiotikatherapie kann die mikrobielle Vielfalt im Darm massiv reduzieren, teilweise um bis zu 90 % – je nach Substanzklasse. Besonders betroffen sind dabei Laktobazillen und Bifidobakterien, die eigentlich wichtige Aufgaben im Schutz vor Entzündungen, bei der Schleimhautpflege und der Immunmodulation übernehmen. Was sind die Folgen? Ein geschwächtes Mikrobiom kann sich in vielen Bereichen bemerkbar machen – manchmal direkt, manchmal erst Wochen später: Verdauungsprobleme wie Durchfall, Blähungen oder Reizdarm-ähnliche Beschwerden Pilzinfektionen (z. B. Candida), vor allem bei Frauen Nahrungsmittelunverträglichkeiten oder veränderte Immunreaktionen Geschwächte Schleimhautbarriere (Leaky Gut) Höhere Anfälligkeit für weitere Infektionen (z. B. Clostridium difficile bei älteren Menschen) Langfristige Veränderungen im Immunsystem, insbesondere bei häufiger Anwendung im Kindesalter Eine große Studie aus Dänemark zeigte 2021, dass sich das Mikrobiom auch sechs Monate nach einer Breitbandantibiotikatherapie noch nicht vollständig erholt hatte – mit anhaltend reduzierter Diversität. Warum können Probiotika helfen? Probiotika sind lebende Mikroorganismen, die in ausreichender Menge zugeführt eine gesundheitliche Wirkung entfalten können – so die offizielle Definition der WHO.Nach einer Antibiotikatherapie können sie auf mehreren Ebenen sinnvoll sein: Sie füllen mikrobiologische Lücken wieder auf (z. B. mit Laktobazillen, Bifidobakterien oder Sporenbildnern) Sie fördern die Wiederherstellung der mikrobiellen Diversität Einige Stämme wirken entzündungsregulierend und unterstützen die Darmschleimhaut Sie können das Risiko für Antibiotika-assoziierte Durchfälle nachweislich senken Bei Kindern, älteren Menschen und Personen mit Vorerkrankungen kann die Stabilisierung des Mikrobioms sogar präventiv wirken Besonders gut untersucht sind u. a. die Stämme Lactobacillus rhamnosus GG, Saccharomyces boulardii und Bifidobacterium lactis BB-12® – sie wurden in verschiedenen Studien zur Prävention von Antibiotika-assoziiertem Durchfall und zur Rebalancierung des Mikrobioms eingesetzt. Wann ist die Einnahme sinnvoll? Empfohlen wird der Einsatz von Probiotika: Bereits während der Antibiotikagabe (mit zeitlichem Abstand von 2–3 Stunden zur Medikation) Und/oder in den Wochen danach – idealerweise über mindestens 4–6 Wochen, je nach Belastung Wichtig ist, dass die gewählten Bakterienstämme antibiotikaresistent sind oder entsprechend dosiert werden – damit sie nicht durch die gleichzeitige Antibiotikagabe zerstört werden. Mikrobiom-Regeneration als Teil der Therapie Die moderne Forschung versteht das Mikrobiom heute nicht mehr als „Begleiterscheinung“, sondern als aktiven Therapiepartner.Insbesondere nach medizinischen Eingriffen, Antibiotikagaben oder akuten Erkrankungen wird das Konzept der Mikrobiom-Rehabilitation zunehmend ernst genommen – vergleichbar mit einer gezielten Aufbaukur. Diese sollte aus mehreren Komponenten bestehen: Mikrobiomfreundliche Ernährung (Ballaststoffe, fermentierte Lebensmittel, keine Zusatzstoffe) Ausgewählte Probiotika & Sporenbildner Nährstoffe zur Schleimhautregeneration (z. B. Biotin, Glutamin, Zink, Omega-3-Fettsäuren) Stressreduktion und ausreichend Schlaf Die Regeneration kann mehrere Wochen dauern, je nach Ausgangssituation. Entscheidend ist, das Mikrobiom nicht nur „wieder zu füllen“, sondern in seiner Funktion zu stärken – für mehr Stabilität, weniger Reizungen und eine gesunde Immunantwort. Fazit Antibiotika retten Leben – aber sie hinterlassen Spuren im Mikrobiom.Wer seine Darmflora nach einer Antibiotikatherapie gezielt unterstützt, kann nicht nur das Risiko für Nebenwirkungen senken, sondern langfristig die eigene Gesundheit stärken.Probiotika sind dabei kein Allheilmittel – aber ein sinnvoller Bestandteil einer modernen, ganzheitlichen Regeneration.
Erfahren Sie mehr
Häufige Fragen (FAQ)
Was ist Omniflora®?
Was ist Omniflora®?
Omniflora® ist eine etablierte Arzneimittelmarke für Darmgesundheit – seit über 30 Jahren
nach pharmazeutischen Standards entwickelt und in Deutschland produziert. Omniflora® hat es sich zur Aufgabe gemacht, ihr wissenschaftlich fundiertes Know-how in die Entwicklung innovativer Mikrobiom-Produkte zu überführen – für eine moderne, evidenzbasierte und ganzheitliche Unterstützung des Darms.
Was macht Omniflora®-Produkte besonders?
Was macht Omniflora®-Produkte besonders?
Jedes Produkt von Omniflora® wird nach pharmazeutischen Standards entwickelt – mit präzise ausgewählten Markenrohstoffen, modernen Darreichungsformen und auf Basis aktueller wissenschaftlicher Erkenntnisse. Sorgfältig geprüfte Bakterienstämme und durchdachte Kombinationen sorgen für eine gezielte Mikrobiom-Versorgung. Die meisten Formeln sind allergenfrei, ohne unnötige Zusätze und so rein wie möglich konzipiert. Jede Charge wird unabhängig mikrobiologisch geprüft – für Qualität, der Ärzt:innen, Apotheken und gesundheitsbewusste Kund:innen vertrauen.
Welche Zahlungsmethoden stehen zur Verfügung – ist der Bezahlvorgang sicher?
Welche Zahlungsmethoden stehen zur Verfügung – ist der Bezahlvorgang sicher?
Sie können bequem und sicher mit allen gängigen Zahlungsarten bezahlen: Apple Pay, Google Pay, PayPal, AMEX, Visa, Mastercard, Maestro und Shop Pay. Der gesamte Bezahlvorgang ist SSL-verschlüsselt und entspricht höchsten Sicherheitsstandards – Ihre Daten sind jederzeit geschützt.
Wie läuft der Versand ab?
Wie läuft der Versand ab?
Der Versand erfolgt zuverlässig und zügig über unsere Logistikpartner (DHL).
Außerdem bieten wir ein 30-tägiges Rückgaberecht für einen sorgenfreien Einkauf.